呼吸困难是常见急症,绝大多数患者可被划分为心源性和肺源性,前者病因主要是心脏疾病导致的继发性心衰和慢性充血性心衰的急性加重期,后者多为各种肺部疾病所致。
由于患者常发病迅速,因呼吸困难难以详细口述病史和症状,而且两者在症状上十分相似,给临床医生,尤其是经验不足者,带来很大的鉴别困难。
那么,如何从细节和经验中,快速准确地鉴别它们呢?
病史
01
年龄
心源性呼吸困难患者年龄偏大,常40岁以上;
肺源性呼吸困难患者年龄偏轻,除非是多年的慢支肺气肿。
02
既往史
心源性常有糖尿病、高血压、脑血管病或动脉粥样硬化等基础病变,或者有严重心脏病病史、先天性心脏病、扩张性心肌病;
肺源性多有过敏性哮喘等过敏病史,或老慢支、肺气肿病史。
03
诱因
心源性常与劳累、生气、便秘等有关,常在夜间发作;
受凉、感染、季节、接触过敏原等则是肺源性最常见的诱因。
04
总体印象
既往有“心脏病”的老年患者,感染后“呼呼”喘,心源性呼吸困难可能性较大;
患者年龄偏轻,感冒后出现“吱吱”喘,肺源性呼吸困难可能性较大。
症状
01
呼吸困难
是两者的共同症状,而且表现非常相似,仅从此难以区分;
张口样呼吸者多为心源性呼吸困难;
吹气样呼吸者多为肺源性呼吸困难。
02
端坐呼吸
坐位可使呼吸肌易于运动,有利于膈肌下降,增加肺换气量,减少下肢回心血量,心源性和肺源性呼吸困难都可得以减轻;
心源性患者对端坐呼吸的依赖性更强;
如果患者能平卧,则倾向于肺源性。
03
发热
心源性多不伴有发热,心包炎、心肌梗死时可有发热;
肺炎、肺脓肿、肺结核等呈高热或午后潮热。
04
胸痛
心肌梗死时可有胸骨后或心前区剧烈疼痛,憋闷不适,其他心源性一般胸痛不明显;
大叶性肺炎、急性渗出性胸膜炎、肺栓塞、气胸、支气管肺癌导致的呼吸困难可伴有胸痛。
05
咳嗽咯痰
心源性患者咯粉红色泡沫痰;
肺源性患者呈干咳或咯脓痰、血痰。
体征
01
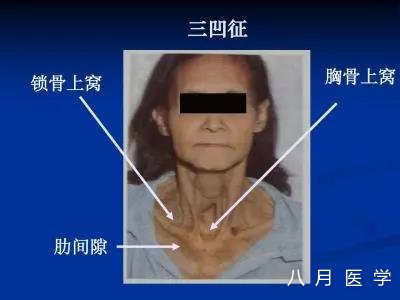
三凹征
心源性患者无三凹征;
吸气性呼吸困难伴三凹征,可肯定为肺源性呼吸困难,应考虑存在喉、气管、大支气管的炎症、水肿、异物或肿瘤等引起的气道狭窄或梗阻。
02
胸部体查
心源性无明显异常;
桶状胸(慢阻肺),双侧语颤减弱,肺部叩诊过清音,肺下界和肝浊音界下降,双肺呼吸音减弱,呼气延长;一侧患侧胸廓饱满,呼吸音减弱或消失(气胸),均为肺源性。
03
心率
通常两者都会因缺氧而心率增快;
心源性休克患者,因窦房结缺血可能导致心率不快;
慢阻肺患者因为长期缺氧,已经耐受,心率也可以不快;
如果患者呼吸困难明显,心率却不快,排除冠心病后,诊断倾向于肺源性。
04
心音心界
如闻及奔马律,基本可确定是心源性;或有左心增大、瓣膜杂音者多为心源性呼吸困难;
肺源性呼吸困难患者心跳会代偿性增快增强,如果心音有力,诊断倾向于肺源性。但要注意,严重慢阻肺气肿会影响心音传导,心音低钝。
05
肺部听诊
左心衰时,双肺部,尤其是肺底可有水泡音,较为对称,并随体位变化(如左侧卧位时湿啰音出现在左侧,坐位或站位时出现在双下肺部);有时也可像支气管哮喘一样,双肺布满哮鸣音,故称“心源性哮喘”;
肺源性呼吸困难呼吸道及双肺喘鸣音较明显,但干啰音并非都是肺源性的。
06
静脉充盈
颈静脉充盈、肝颈静脉回流征阳性者为心源性呼吸困难;
肺源性为阴性。
辅助检查
01
血常规
白细胞或中性粒细胞明显增多见于感染性疾病,也见于心肌梗死时的应激反应,而淋巴细胞增多见于慢性感染、肿瘤或结缔组织病。
02
生化检查
心肌酶学检查,如肌酸激酶同工酶MB可用于诊断急性心肌梗死;肌钙蛋白,尤其是高敏肌钙蛋白,可反映少量心肌细胞凋亡,并对心力衰竭的预后有预测价值;
D-二聚体阴性有助于排除肺栓塞。
03
BNP
血清BNP(B型利钠肽)升高提示心源性呼吸困难主要由心肌梗死、心力衰竭以及不稳定型心绞痛所引起;
肺源性患者BNP一般不升高。
04
X线摄片
心源性心影有异常改变,心脏增大,肺门及其附近充血或兼有肺水肿征。心力衰竭患者可出现上腔静脉扩张、肺门增大、胸腔积液;
肺源性患者可见相应肺部疾病表现。
05
心电图
心梗时有缺血性表现;
肺源性多无异常发现。
06
超声心动图
心源性可有心脏增大、射血分数降低等表现;
肺源性多无异常发现。
07
积液检查
心力衰竭合并胸腔积液时,胸腔积液生化检查可表现为典型的渗出液;
肺源性疾病合并积液,则因病因不同有其特点。
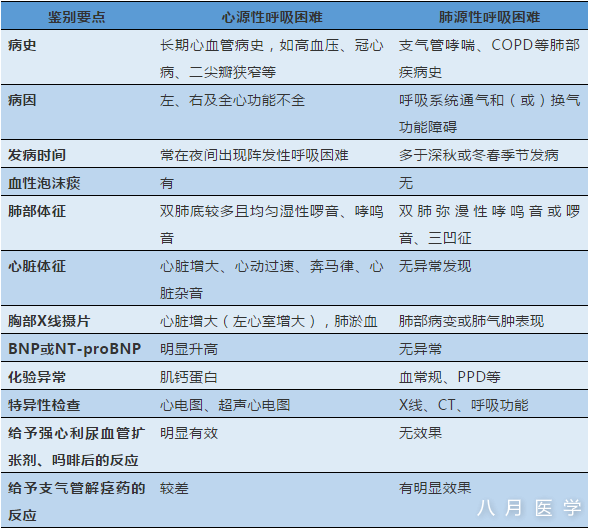
附表:心源性呼吸困难和肺源性呼吸困难的鉴别要点
(夜诊)